Allerdings wirken die letzten beiden Elemente nur bei positiven sozialen Strukturen (offen, tolerant, zugewandt, flexibel, lösungsorientiert etc.), andernfalls können sie zusätzliche Belastungsfaktoren darstellen, z. B. wenn der Gruppendruck zu stark ausfällt.
Psychodynamische Kurztherapie nach Horowitz
Horowitz (1987) setzt in seiner Therapie zum einen seine Konfigurationsanalyse ein, mit er die verschiedenen Stimmungen und Erlebniszustände (states of mind) einer Person untersucht. Sie dient als gute Grundlage, um den traumatischen Prozess zu erforschen. Der Patient gewinnt Übersicht über seine Erlebniszustände und lernt sie und damit die traumatische Erinnerung selbst zu kontrollieren.
Zweitens fördert Horowitz’ Therapie den biphasischen Verlauf der natürlichen Traumarea-ktion, bei der Vermeidung und Intrusion sich abwechseln (Horowitz, 1987).
Maßnahmen für den Umgang mit Vermeidung und Verleugnung:
- Reduzierung exzessiver Kontrollen durch Abwehrinterpretation
- Förderung der Abreaktion
- Förderung der Katharsis
- Ausführliche Beschreibung der traumatischen Situation (z. B. mit künstlerischen Mitteln und Rollenspielen)
- Rekonstruktion des traumatischen Geschehens
- Exploration der Emotionen in der traumatischen Situation
- Förderung sozialer Beziehungen
Maßnahmen für den Umgang mit Intrusionen:
- Strukturierung von Ereignissen und Informationen
- Befreiung des Patienten von äußeren Belastungen (Stabilisierung fördern, unnötige Ablenkungen abbauen)
- Erholung des Patienten gewährleisten
- Therapeut bietet sich als Identifikationsmodell an (inkl. zeitweiliger Akzeptanz von Abhängigkeit und Idealisierung)
- Förderung kognitiver Restrukturierung, z. B. Selbstanklagen und eigene Schuldzuschreibung des Patienten in Frage stellen
- Differenzierung zwischen Gegenwart und der vergangenen traumatischen Situation fördern
- Analyse und Anleitung zur Vermeidung von traumaassoziierten Reizen und Situationen
- Lehren von Dosierungstechniken, um traumatische Erinnerungen zu begrenzen (z. B. durch „Stop-Techniken”) und durch angenehme Gedanken auszugleichen
- Unterstützung
- Hervorrufen positiver Gefühle (in Anknüpfung an traumakompensatorische Elemente)
- Desensitisierung und Stressreduktion z. B. durch Entspannungstechniken
- Angstdämpfende und antidepressive Psychopharmaka bei schwerer Symptomatik
Darüber hinaus arbeitet Horowitz auch am persönlichen Kontrollstil des Patienten, d. h. seinen gewohnheitsmäßigen Coping- und Abwehrstrategien. Da persönlichkeitstypische Kontrollstile sich auch in ihrer Wahrnehmungs- und Informationsverarbeitung unterscheiden, passt sich der Therapeut entsprechend an. So neigen z. B. zwanghafte Persönlichkeiten zu einer detaillieren und tatsachenbezogenen Wahrnehmung, die der Therapeut durch Fragen nach emotionalem Erleben erweitern sollte. Bei der histrionischen Persönlichkeit überwiegt umgekehrt eine globale Wahrnehmung, auf die der Therapeut mit gezielten Detailnachfragen reagiert.
Psychodynamik, Imagination und Kreativität
Imaginative Verfahren stellen einen Bestandteil der meisten Traumatherapien dar, weil Erinnerungen überwiegend non-verbal bildhaft im Gedächtnis gespeichert sind. Daher richtet sich Imagination auf die Distanzierung von diesen Bildern aus, z. B. mittels Screen-Technik (vgl. Reddemann, 2003, S. 165 f.). Bei dieser Bildschirmtechnik betrachtet der Patient gedanklich das traumatische Ereignis von außen wie in einem Video, das ggf. angehalten oder zurückgespult werden kann.
Imaginative Techniken sprechen rechte und linke Gehirnhälfte an. Sie sollten behutsam entwickelt werden und die Anregungen des Patienten aufgreifen. Denn forcierte innere Bilder können leicht zu Schreckensvisionen werden. Bewährt haben sich die bereits erwähnte Vorstellungsübung des sicheren Ortes, Reinigungsvorstellungen durch Wasser, Licht etc. oder auch die Visualisierung, Täterintrojekten eine mythische Gestalt zu verleihen und diese „Drachen“ zu bekämpfen.
Luise Reddemann (2003), die mit der PITT (Psychodynamisch-imaginative Traumatherapie) eine imaginatives Therapieverfahren auf psychodynamischer Grundlage entwickelt hat, versteht Imaginationsverfahren in einem sehr weiten Sinne und rechnet über die Arbeit mit inneren Bildern hinaus z. B. auch künstlerische Betätigung wie kreatives, transformatives Schreiben, Tanz oder Psychodrama dazu, weil keine kreativer Ausdruck ohne Vorstellungskraft zustande kommt. Entsprechend unterstützend wirken künstlerische Betätigungen (z. B. Mal- und Musiktherapie).
Mehrdimensionale psychodynamische Traumatherapie (MPTT)
Duch Integration behavioraler Elemente in ein psychodynamisch-dialektisches Therapiekonzept zur Traumatherapie setzte Gottfried Fischer (2000) das Fundament zu seiner – in dieser Arbiet vorgestellten – 'Kausalen Psychotherpie'. Die MPTT wird im Praxis-Kapitel ausführlich dargestellt.
Körperorientierte Therapien (Physikalische Ansätze)
Viele PTBS-Patienten leiden unter starken Somatisierungen oder haben Körperpartien regelrecht abgespalten. Daher sollten Therapien in solchen Fällen nicht nur verbal orientiert sein. Feldenkrais, Qui Gong, Tai Chi werden gerne im Sinne von als Bewegungsmeditationen eingesetzt (Vyssoki, 2005, S. 109). Darüber hinaus gibt es reine Körpertherapien, wie die Myoreflextherapie, die mit Hilfe gezielter physischer Stimulation arbeiten (Mosetter und Mosetter, 2006). Die Erfahrung zeigt, dass häufig bestimmte Berührungen etwa im Rahmen von palpatorischer Tastung und Spannungsaufbau spontan (traumatische) Erinnerungen wach ruft. Da man sich bei diesem Verfahren der traumatischen Bearbeitung von der somatischen Seite nähert, wird sie auch als „Trauma-Komplementärtherapie“ (Fischer, 2007; Mosetter und Mosetter, 2006) verstanden.
Psychopharmakotherapie
Psychopharmaka sollten bei einer PTBS keinesfalls die einzige Therapiemaßnahme darstellen, da sie nicht mit Traumaverarbeitung einhergehen und die Symptome nach Absetzen der Medikamente gewöhnlich rasch wieder auftreten. Sie können aber auf Grund des hohen Leidensdrucks der Patienten je nach Phase des traumatischen Verlaufs zur Entlastung, Stabilisierung und Verbesserung der Lebensqualität sinnvoll sein (vgl. Flatter, 2004, S. 122; Resick, 2005, S. 160).
Es existiert kein spezifisches PTBS-Medikamt. Zur Anwendung kommen die Substanzklassen Antidepressiva, Sedativa, Phasenprophylaktika, Antiadrenergika, Opiatantagonisten und milde Neuroleptika. Die Bandbreite erklärt sich vermutlich aus den verschiedenen neurobiologischen Dysregulationen, die mit PTBS einhergehen.
Als besonders erfolgreich gelten Antidepressiva vom gut verträglichen Typ der selektiven Serotonin-Wiederaufnahmehemmer (SSRI), die ihre Wirksamkeit in Doppelblindstudien bewiesen haben (vgl. Hofmann et al., 2004, S. 95 ff.). Dazu gehören z. B. Sertralin, Paroxetin, Fluvoxamin oder Citalopram. Andere Antidepressiva wie MAO-Hemmer (bei Intrusionen), trizyklische und tetrazyklische Antidepressiva (Timipramin, Doxepin) erzielen ebenfalls Erfolge bei PTBS (Friedmann et al. 2000, zit. nach Bering, 2005, S. 90). Trizyklische Antidepressiva gehen aber mit stärkeren Nebenwirkungen als SSRIs einher (ebd.).
Andererseits setzt man auf angstlösende (anxiolytische) und sedierende Substanzen. Benzodiazepine werden häufig verschrieben, um unbeherrschbare Angst-, Erregungs- und Spannungszustände zu lösen. Sie besitzen zwar eine gute Verträglichkeit und eine therapeutische Breitbandwirkung, führen aber relativ schnell zur Abhängigkeit und sollten daher nicht über längere Zeiträume eingenommen werden.
Phasenprophylaktika wie Carbamazepin und Valporinsäure – ursprünglich nur zur Behandlung von Epilepsien eingesetzt – zeigen nach Friedmann (2000) auch eine Wirksamkeit bei Intrusionen und Erregungssymptomen. In diese Richtung weisen auch Forschungsergebnisse zur Wirksamkeit von Lithium (Forster, 1995, zit. nach Bering, 2005, S. 91) und Lamotrigen (ebd.).
Das Antiadrenergikum Clonidin (Alpha-2-Antagonist) vermag Intrusionen, Hyperarousal und möglicherweise dissoziative Symptome günstig zu beeinflussen (Harmon und Riggs, 1996, zit. nach Bering, 2005, S. 91). Wohingegen Alpha-1-Antagonisten bei therapieresistenten Schlafstörungen hilfreich sein können (ebd.).
Bei den - noch nicht als Standardmittel anzusehenden - Opiatantagonisten (Naltrexon) wird eine günstige Beeinflussung dissoziativer Störungen sowie eine affektstabilisierende Wirkung bei Borderline-Persönlichkeitsstörungen diskutiert (ebd., S. 92).
Spielen psychotische oder aggressive Symptome eine Rolle bei der PTBS, können auch leichte Neuroleptika gegeben werden. Insgesamt wird ihre Anwendung sehr zurückhaltend beurteilt (ebd. S. 91).
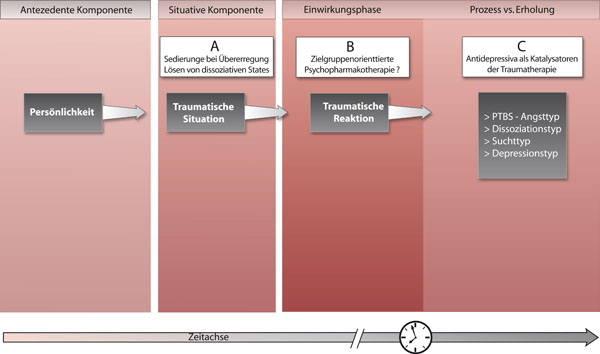
Bering (2004) integriert die pharmakologischen Behandlungsstrategien in das Verlaufsmodell von Fischer und Riedesser (2003). Folgende Darstellung veranschaulicht die phasenorientierte Medikation. D.h. bei Auswahl des Medikaments finden die je besonderen, im Rahmen der Traumverarbeitung ablaufenden bio-psychologischen Prozesse und Veränderungen besondere Berücksichtigung.